
El síndrome de úlcera rectal solitaria (SURS) es trastorno del recto que genera confusión a pesar del nombre, muchas veces no hay una lesión claramente visible y no siempre hay una única úlcera. Lo importante es entender que no suele ser un problema “de la mucosa del recto”. En la mayoría de los casos, lo que hay detrás es una forma de evacuar que, sin darte cuenta, está generando presión, fricción o sobrecarga repetida en esa zona.
Por eso, cuando te dan este diagnóstico, la pregunta clave no es solo qué lesión tienes, sino qué está pasando en tu forma de ir al baño.
¿Por qué aparece?
El síndrome de úlcera rectal solitaria aparece cuando el recto se ve sometido a un esfuerzo repetido durante la evacuación. Esto suele ocurrir en personas con estreñimiento crónico, pero no siempre es solo cuestión de heces duras, muchas veces el problema está relacionado con la forma de defecar.
Uno de los mecanismos más frecuentes es la disinergia anorrectal, un trastorno en el cual se altera la coordinación en el momento de defecar. En lugar de relajarse, el suelo pélvico o el esfínter anal se contraen o no se abren lo suficiente. Es como si quisieras evacuar con la puerta medio cerrada.
Esto obliga a empujar más, durante más tiempo, generando presión dentro del recto. Con el tiempo esa presión repetida irrita la mucosa, dificulta el vaciado completo y puede terminar produciendo la lesión de la mucosa rectal.
El prolapso rectal también puede influir ya que una parte del recto se desplaza o se pliega hacia dentro al hacer esfuerzo, generando fricción constante sobre la pared.
A esto se suman malos hábitos como empujar aguantando la respiración, posponer las ganas de ir al baño, pasar mucho tiempo en el inodoro o incluso realizar maniobras manuales para poder sacar las heces.
¿Qué síntomas produce?
El síntoma más frecuente es el sangrado al defecar, generalmente leve pero repetido.
También puede aparecer moco, sensación de no haber terminado de evacuar, ganas constantes de ir al baño o esa sensación de que “algo que no termina de salir”.
Muchas personas describen claramente que tienen que empujar mucho o que sienten que se cierra al evacuar. Otras notan presión, molestia rectal o incomodidad al estar sentadas.
No siempre hay dolor y cuando lo hay, no siempre se corresponde con lo que se ve en pruebas. Hay pacientes con lesiones visibles y pocos síntomas, en cambio, hay otros con mucho malestar y hallazgos más discretos.
Diferencias con la fisura anal
El síndrome de úlcera rectal solitaria y la fisura anal son dos cosas distintas, aunque ambas afectan a la zona anal y pueden dar sangrado.
La fisura anal es una herida o desgarro en la piel del canal anal, justo en la salida. Suele aparecer por el paso de heces duras, diarrea, hipertonía muscular o por un episodio de estreñimiento y se comporta como una “grieta”. Es muy típica la aparición de dolor intenso durante y después de defecar que puede durar minutos u horas. Suele acompañarse de un espasmo del esfínter anal y/o el puborectal que mantiene la herida abierta y dificulta su cicatrización.
En cambio, el síndrome de úlcera rectal solitaria afecta a la mucosa del recto, más hacia dentro, no en la salida. No es un desgarro agudo, sino una lesión que aparece por repetición de esfuerzo, presión y mala coordinación al evacuar (disinergia defecatoria). Aquí el problema principal no es una herida puntual, sino un patrón erróneo mantenido en el tiempo.
A nivel de síntomas también cambia bastante; en la fisura, el dolor es el síntoma protagonista y suele ser muy claro. En el síndrome de úlcera rectal solitaria, lo más frecuente es el sangrado, el moco, la sensación de evacuación incompleta o de bloqueo y no siempre hay dolor intenso.
En la fisura anal, el foco está en la herida y en relajar el esfínter para que cicatrice. En el síndrome de úlcera rectal solitaria, el foco está en cómo estás evacuando, porque si no se corrige, la mucosa se sigue lesionando.
¿Cómo se diagnostica?
Normalmente lo da el digestivo o el proctólogo después de hacer una colonoscopia o una rectoscopia. Y suelen completar con pruebas más específicas con la resonancia magnética dinámica y la manometría anorrectal para comprobar si hay una disinergia, un problema de coordinación o un patrón de esfuerzo que explique por qué se ha producido esa lesión.
Tratamiento médico
El tratamiento médico busca, sobre todo, que dejes de hacerte daño cada vez que defecas; para esto, lo primero es mejorar la calidad de las heces. No se trata solo de ir más al baño, sino de que la evacuación sea más fácil y sin esfuerzo. Esto suele implicar ajustar la fibra, mejorar la hidratación y en algunos casos usar laxantes suaves.
También pueden pautarse tratamientos locales como enemas o supositorios con efecto antiinflamatorio o cicatrizante para ayudar a la mucosa a recuperarse.
En situaciones más concretas, si hay mucho sangrado o no mejora, pueden plantearse tratamientos endoscópicos o incluso cirugía, sobre todo si hay un prolapso importante. Pero en muchos casos, si no se corrige la forma de evacuar, la mejoría es limitada.
El papel clave de la fisioterapia de suelo pélvico
La fisioterapia no trata únicamente la úlcera, sino la causa que la está manteniendo.
El objetivo es que aprendas a evacuar sin esfuerzo, sin sensación de bloqueo y sin generar presión innecesaria sobre el recto.
Para ello, se trabaja la coordinación para que, al empujar, el canal anal realmente se abra y permita una salida eficaz de las heces. También es fundamental entrenar la relajación ya que en muchos casos el suelo pélvico está hiperactivo o no se libera en el momento adecuado.
El biofeedback es una herramienta clave en este proceso. Permite tomar conciencia de cómo está funcionando la musculatura y aprender a corregir patrones inadecuados. En pacientes con disinergia defecatoria, ha demostrado mejorar tanto los síntomas como la evolución de la lesión, al abordar directamente una de las causas principales del problema.
El tratamiento se enfoca en integrar la coordinación entre diafragma, pared abdominal, suelo pélvico y esfínter anal para recuperar una mecánica defecatoria más eficiente y fisiológica.
Además, cuando existe tensión o dolor reflejo en la musculatura, se puede trabajar con terapia manual y con equipos específicos para disminuir la resistencia al vaciado, mejorar la función y favorecer la recuperación del tejido.
Señales de que algo no está funcionando
El mecanismo de defecación funciona correctamente cuando tenemos una consistencia de heces adecuada; si tenemos necesidad de empujar demasiado, de realizar maniobras manuales para sacar las heces o sensación de evacuación incompleta, es importante prestar atención al tipo de heces que estamos produciendo; para esto la escala de Bristol resulta muy útil.
La escala de Bristol es una herramienta visual que clasifica las heces humanas en siete tipos según su forma y consistencia; nos indica el tiempo de tránsito intestinal.
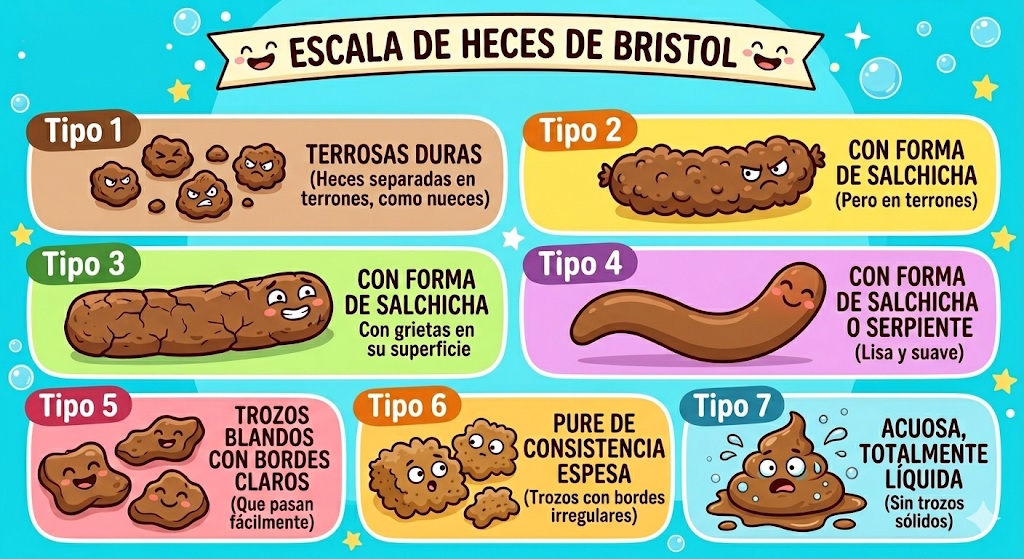
Las heces consideradas normales corresponden a los tipos 3 y 4. Los tipos 1 y 2 suelen ser señales de estreñimiento, mientras que los tipos 6 y 7 indican un tránsito intestinal demasiado rápido. Es importante identificar cuáles son los patrones más frecuentes, ya que esto puede ayudarnos a detectar posibles alteraciones en el funcionamiento intestinal.
Hábitos que marcan la diferencia
La forma en la que vas al baño influye directamente en este problema.
- Usar un taburete para elevar los pies cambia la posición del recto y facilita la evacuación; es un gesto sencillo, pero muy efectivo. Facilita la apertura del ángulo anorectal, este consiste en un ángulo de 80-90° existente entre el recto y el canal anal, que esta mantenido por el tono del músculo puborrectal, un músculo del suelo pélvico. Si nos colocamos de cuclillas o elevamos las rodillas por arriba de las caderas utilizando un taburete fisiológico, este ángulo se relaja y facilita la evacuación fecal.
- Evitar empujar aguantando la respiración o en apnea es clave. La evacuación debería hacerse acompañando con la respiración, no bloqueándola. Cuando haces fuerza conteniendo el aire, la presión sobre el recto aumenta mucho más y el suelo pélvico se contrae.
- También es importante no permanecer demasiado tiempo en el inodoro ni forzar cuando no hay ganas reales de evacuar.
- Y algo muy frecuente: aprender a reconocer y evitar el “bloqueo”. Esa sensación de que empujas pero no sale. Ahí, insistir solo empeora el problema.
Alimentación, microbiota y tránsito intestinal
Una dieta que favorezca heces más blandas y fáciles de evacuar reduce el esfuerzo y por tanto, el impacto sobre el recto. La fibra puede ser útil, pero debe ajustarse a cada persona, porque en algunos casos puede aumentar la sensación de hinchazón o dificultad.
En algunos pacientes, el síndrome de úlcera rectal solitaria puede coexistir con síntomas de síndrome del intestino irritable, como hinchazón, dolor abdominal, gases, estreñimiento, diarrea o alternancia entre ambos. Este último síndrome no es la causa directa pero sí puede favorecer los mecanismos que la perpetúan.
Cuando el tránsito intestinal es irregular, las heces pueden volverse más duras, más difíciles de evacuar o, por el contrario, generar urgencia y sensación de vaciado incompleto. En ambos escenarios, la persona puede acabar empujando de forma repetida, permaneciendo demasiado tiempo en el baño o desarrollando patrones de bloqueo durante la evacuación.
La microbiota intestinal también participa en la regulación del tránsito, la fermentación de la fibra, la producción de gases y la sensibilidad visceral. En el colon irritable se han descrito cambios en la composición y función de la microbiota, aunque todavía no existe un patrón único aplicable a todos los pacientes. Por eso, el abordaje debe ser individualizado.
Los probióticos pueden ayudar en algunos casos de colon irritable o estreñimiento funcional, pero no deben presentarse como un tratamiento directo para la úlcera rectal solitaria. Su posible utilidad estaría en mejorar el entorno intestinal: reducir hinchazón, modular el tránsito o favorecer una consistencia fecal más fácil de evacuar. Si las heces salen con menos esfuerzo y el suelo pélvico aprende a relajarse, disminuye el trauma repetido sobre la mucosa rectal.
Ejercicio y presión abdominal
El ejercicio mejora el tránsito intestinal y la función global del cuerpo, pero es importante cómo se realiza.
Un entrenamiento que incluya respiración y control de la presión abdominal puede ayudar mucho. Sin embargo, ejercicios en los que se empuja constantemente o se trabaja en apnea pueden empeorar el problema si no hay una buena coordinación.
No se trata de dejar de entrenar, sino de aprender a hacerlo de forma que el suelo pélvico no esté constantemente recibiendo presión.
Lo importante de este diagnóstico es entender que no se trata solo de una lesión, sino de una señal.
El recto está indicando que algo en la forma de evacuar no está funcionando bien. Cuando se modifica ese patrón, cuando se deja de empujar contra un sistema que no está coordinado y el suelo pélvico aprende a relajarse en el momento adecuado, la evacuación se vuelve más eficiente y menos lesiva.
Es ahí donde realmente empieza la mejoría.
Autora: Carla Villalobos, fisioterapeuta especialista en suelo pélvico
Click aquí para más información o solicitar cita.
Referencias bibliográficas
Forootan M, Darvishi M. Solitary rectal ulcer syndrome: A systematic review. Medicine. 2018.
Sadeghi A et al. Solitary Rectal Ulcer Syndrome: A Narrative Review. Middle East J Dig Dis. 2019.
Zhu QC et al. Solitary rectal ulcer syndrome: pathophysiology, diagnosis and treatment. World J Gastroenterol. 2014.
Rao SSC. Dyssynergic defecation: diagnosis and treatment. J Neurogastroenterol Motil. 2016.
Rao SS, Benninga MA, Bharucha AE, Chiarioni G, Di Lorenzo C, Whitehead WE. ANMS-ESNM position paper and consensus guidelines on biofeedback therapy for anorectal disorders. Neurogastroenterol Motil. 2015;27(5):594–609. doi:10.1111/nmo.12520
Cheng X et al. Gut microbiota and irritable bowel syndrome. Frontiers in Medicine. 2024.
Yang R, Jiang J, Ouyang J, Zhao Y, Xi B. Efficacy and safety of probiotics in irritable bowel syndrome: A systematic review and meta-analysis. Clin Nutr ESPEN. 2024 Apr;60:362-372. doi: 10.1016/j.clnesp.2024.02.025. Epub 2024 Feb 29. PMID: 38479936.
Jarrett ME, Emmanuel AV, Vaizey CJ, Kamm MA. Behavioural therapy (biofeedback) for solitary rectal ulcer syndrome improves symptoms and mucosal blood flow. Gut. 2004 Mar;53(3):368-70. doi: 10.1136/gut.2003.025643. PMID: 14960517; PMCID: PMC1773992.
Ahadi T, Madjlesi F, Mahjoubi B, et al. The effect of biofeedback therapy on dyssynergic constipation in patients with or without Irritable Bowel Syndrome. J Res Med Sci. 2014;19(10):950–955.
Rao SS, Patcharatrakul T. Diagnosis and Treatment of Dyssynergic Defecation. J Neurogastroenterol Motil. 2016;22(3):423–435. doi:10.5056/jnm16060






