
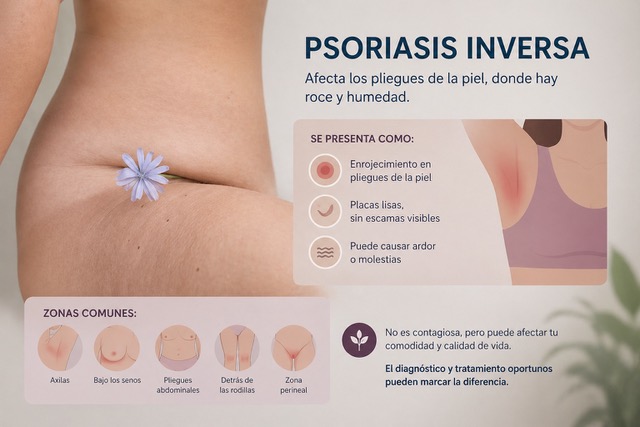
La psoriasis inversa, también llamada psoriasis invertida, es una enfermedad inflamatoria crónica de la piel que aparece en los pliegues del cuerpo: ingles, axilas, debajo de los pechos, detrás de las rodillas y especialmente en la zona perineal. Puede presentarse por sí sola o aparecer en el 5-30% de pacientes con psoriasis en placas.
La causa es desconocida; es una enfermedad autoinmune, no contagiosa y está relacionada con factores genéticos y metabólicos. Puede aparecer de forma repentina o progresiva, desencadenada por el estrés, infecciones, medicamentos, alteraciones emocionales o traumatismo de la piel.
La psoriasis inversa es más frecuente de lo que parece, pero sigue estando infradiagnosticada y poco tratada a pesar de su importante impacto en la calidad de vida, especialmente en la esfera íntima y sexual.
Síntomas en la zona perineal
En esta forma de psoriasis no hay escamas visibles sino enrojecimiento, brillo, aspecto húmedo, molestias o escozor e incluso fisuras en la piel. Esto hace que con frecuencia se confunda con candidiasis, dermatitis irritativa o con problemas por roces, tratándose con repetidamente sin encontrar mejoría, reapareciendo constantemente.
Cuando esta enfermedad aparece en la zona perineal, el enfoque debe cambiar completamente porque el problema deja de ser únicamente cutáneo. Aparecen molestias en la piel, sensación de quemazón y en muchos casos dolor. Dolor al roce, dolor durante las relaciones sexuales o molestias al estar sentado; en ocasiones se producen pequeñas grietas en la piel, generando un impacto importante en la calidad de vida y en la función sexual.
Además, la alteración de la barrera cutánea favorece la aparición de infecciones secundarias por microorganismos oportunistas, lo que puede perpetuar el cuadro si no se realiza un abordaje adecuado y completo.
Tratamiento médico de la psoriasis inversa
El tratamiento siempre debe estar guiado por un dermatólogo. En general, se basa en el uso de corticoides tópicos durante periodos controlados y en zonas sensibles, así como en inhibidores de la calcineurina como tacrolimus o pimecrolimus.
En casos más persistentes o con mayor impacto, pueden ser necesarios tratamientos sistémicos o biológicos, que han demostrado eficacia también en la psoriasis genital.
Enfoque clínico: por qué es importante mirar más allá de la piel
En este tipo de enfermedad, el problema no suele estar en un solo sistema.
Existe una parte cutánea, una parte neuromuscular y muchas veces también una parte emocional asociada al dolor y a la frustración de no mejorar.
Cuando solo se trata la piel, el cuadro muchas veces se queda incompleto. Cuando se integra el abordaje, la evolución cambia.
¿Puede afectar al suelo pélvico?
Aquí es donde, desde la fisioterapia de suelo pélvico, hay un punto clave que no siempre se tiene en cuenta.
Cuando una zona duele de forma mantenida, el cuerpo responde protegiéndose. En el periné, esa protección muchas veces se traduce en aumento de tono muscular. Aparece dificultad para relajar, mayor sensibilidad, dolor con el contacto o incluso evitación; no porque el músculo esté “enfermo”, sino porque está reaccionando a un entorno que percibe como amenazante.
No hay evidencia que demuestre que la psoriasis afecte directamente al suelo pélvico como estructura, sin embargo sabemos, por múltiples estudios en dolor pélvico y vulvar que el dolor mantenido en esta zona puede generar hipertonía, sensibilización y perpetuación del síntoma.
Es decir, la piel puede ser el origen, pero el sistema neuromuscular puede acabar siendo parte del problema.
Esto explica por qué algunos pacientes continúan teniendo dolor incluso cuando la lesión cutánea mejora, o por qué desarrollan miedo al contacto, dificultad en las relaciones sexuales o una sensación persistente de incomodidad que no termina de resolverse aunque la piel aparentemente esté mejor.
Aproximadamente el 43 % de los pacientes reduce la frecuencia de las relaciones sexuales y un 32 % refiere un empeoramiento de los síntomas tras el coito. Esta enfermedad puede cursar con dispareunia, es decir, dolor durante las relaciones sexuales.
Es esto, el tratamiento no debería limitarse únicamente a la piel; cuando existe dolor persistente, tensión o alteración funcional, es fundamental ampliar el enfoque.
Aquí es donde la fisioterapia de suelo pélvico tiene sentido: no para tratar la psoriasis en sí, sino sus consecuencias. Trabajar la calidad de la piel, el tono muscular, mejorar la tolerancia al contacto, reducir la hipersensibilidad y ayudar al cuerpo a salir de ese estado de alerta constante.
Sabemos por la evidencia en dolor pélvico crónico y disfunciones sexuales que este tipo de abordaje puede mejorar significativamente el dolor y la calidad de vida. Y en la práctica clínica, esto marca una diferencia muy clara.
El enfoque que realmente funciona es el que integra. Dermatología para controlar la lesión, fisioterapia para tratar la respuesta del cuerpo y educación para entender lo que está pasando.
Porque cuando todo se reduce a “ponte esta crema”, muchas veces el problema no se resuelve.
¿Qué hago en consulta de fisioterapia de suelo pélvico?
Cuando un paciente llega con psoriasis en la zona perineal, lo primero es entender en qué punto está: si solo hay afectación cutánea o si ya hay implicación funcional.
Si hay dolor, tensión o dificultad para relajar, el abordaje cambia.
En consulta no tratamos la psoriasis como enfermedad de la piel. Lo que trabajamos es la respuesta del cuerpo a ese proceso, bajar ese estado de autoprotección.
Otra parte importante es la educación. Entender lo que está pasando cambia completamente la vivencia del dolor. Cuando el paciente deja de interpretar la molestia como algo peligroso, el sistema baja el nivel de alerta.
En los casos en los que hay dolor con las relaciones o evitación, se trabaja de forma progresiva la recuperación de la función, sin forzar, pero sin evitar.
La tecarterapia o radiofrecuencia es una herramienta muy útil en estos casos. Su uso se basa en efectos conocidos sobre la calidad del tejido, la vascularización y la elasticidad, especialmente cuando hay brotes, grietas, zonas irritadas, dolorosas o con mala tolerancia al contacto.
Además, tiene un efecto interesante en la modulación del dolor y en la regulación del tono muscular, lo que puede ser útil cuando ya hay implicación del suelo pélvico.
Todo esto siempre coordinado con el tratamiento dermatológico. Porque si la piel no está controlada, el resto no avanza.
Manejo de los brotes: lo que realmente ayuda
Durante un brote activo, la piel está más reactiva, más fina y más vulnerable al roce. Aquí el objetivo no es “hacer más cosas”, sino reducir estímulos.
Conviene disminuir la fricción, evitar ropa ajustada, simplificar la higiene y, en algunos casos pausar temporalmente las relaciones sexuales si hay dolor o irritación. Forzar en esta fase suele empeorar el cuadro y perpetuar la sensibilidad.
Una vez que la piel se estabiliza, se puede volver progresivamente a la normalidad.
Cuidados diarios de la piel
La higiene debe ser suave. No es necesario lavar en exceso. Agua tibia y si se usa jabón, que sea sin perfumes ni agentes irritantes, preferiblemente neutro. La piel de esta zona no tolera bien los productos agresivos.
El secado es clave. No frotar. Secar con suavidad o incluso con aire del secador si la zona está muy sensible. La humedad mantenida favorece la irritación.
La ropa interior ideal es de algodón transpirable, los tejidos sintéticos o muy ajustados aumentan la fricción y la sudoración, lo que empeora los síntomas. Evita las tangas ya que irritan la piel sensible.
A veces lo mejor es no usar ropa interior. Cuando tienes un brote, no usar ropa interior (por ejemplo, debajo de una falda larga, un vestido o unos pantalones holgados) puede ser de ayuda.
Es aconsejable elegir ropa con certificación OEKO TEX®, sobre todo si va a estar en contacto con la zona genital; el certificado Standard 100 de OEKO TEX® es un sistema independiente que verifica que no haya sustancias nocivas ni en textiles, ni en las fases de la fabricación de un determinado producto.
En el día a día, pequeños detalles como cambiarse si la ropa está húmeda o evitar permanecer con ropa ajustada mucho tiempo pueden marcar una gran diferencia.
Depilación genital
Si te gusta depilarte la zona perineal, la depilación debe realizarse con precaución, ya que muchos métodos pueden generar microtraumatismos en la piel y favorecer la aparición o el empeoramiento de las lesiones. Técnicas como el afeitado al ras, la cera o algunos métodos químicos pueden aumentar la irritación, la fricción y el riesgo de inflamación en una zona ya de por sí sensible. Esto es especialmente relevante por el fenómeno de Koebner, mediante el cual pequeñas agresiones cutáneas pueden desencadenar nuevas placas de psoriasis. Por ello, en fases activas se recomienda evitar la depilación u optar por métodos más suaves, como el recorte con máquina eléctrica, priorizando siempre el cuidado de la barrera cutánea y la reducción de la irritación.
Deporte y actividad física
No es necesario dejar de hacer ejercicio, pero sí adaptarlo.
Actividades con fricción repetida pueden empeorar los síntomas en fases activas. Ajustar la ropa, elegir tejidos transpirables y cuidar la higiene después del ejercicio ayuda mucho.
El objetivo no es limitarse, sino adaptarse.
Alimentación y suplementación
No existe una dieta específica que cure la psoriasis, pero sí hay evidencia de que el estado inflamatorio general del cuerpo influye en su evolución.
Se ha observado que una alimentación con base antiinflamatoria puede ayudar a mejorar el control de la enfermedad. Esto incluye una dieta rica en verduras, frutas, grasas saludables y baja en ultraprocesados.
Los ácidos grasos omega-3 han mostrado efectos antiinflamatorios modestos en psoriasis.
La vitamina D, cuando está baja, también puede influir en la regulación inmune.
La cúrcuma y especialmente su componente activo la curcumina asociada a la pimienta o la cúrcuma Longvida® (un extracto patentado de Curcuma longa diseñado para maximizar la absorción de curcumina hasta 65 veces más que la cúrcuma convencional en términos de biodisponibilidad), ha despertado interés como posible apoyo en la psoriasis por su efecto antiinflamatorio. Puede modular la inflamación cutánea, lo que podría contribuir a mejorar los síntomas en casos leves. Sin embargo, la evidencia científica disponible es aún limitada y no permite considerarla un tratamiento principal. Por ello, su uso debe entenderse como un complemento dentro de un abordaje integral, sin sustituir las terapias dermatológicas indicadas, y siempre con expectativas realistas sobre su efecto.
Microbiota, probióticos y psoriasis
En los últimos años se ha estudiado mucho la relación entre intestino y piel. Sabemos que en pacientes con psoriasis es frecuente encontrar una alteración de la microbiota intestinal y un estado inflamatorio más alto.
A partir de ahí, se ha investigado si los probióticos pueden ayudar. La evidencia actual sugiere que pueden tener un efecto beneficioso como apoyo reduciendo la inflamación y en algunos casos, mejorando la severidad de la psoriasis. Pero es importante entender que no sustituyen el tratamiento médico.
Las cepas más estudiadas son principalmente del grupo Lactobacillus (como L. paracasei, L. plantarum) y Bifidobacterium (como B. longum o B. breve). También hay estudios con combinaciones de varias cepas que parecen tener mejores resultados que una sola.
Su efecto no es directo sobre la piel, sino que actúan modulando el sistema inmune y la inflamación general.
Su uso puede considerarse como complemento dentro de un abordaje global, especialmente en pacientes con síntomas digestivos asociados, pero siempre con un enfoque individualizado.
No son soluciones milagro, pero forman parte del contexto.
Si hay algo importante que quiero que te lleves es esto: si tienes una molestia en la zona perineal que no mejora, que va y viene o que genera dolor con el contacto, no lo normalices, consulta con tu dermatólogo y sobre todo, no te quedes solo en la piel.
Autora: Carla Villalobos, fisioterapeuta especialista en suelo pélvico
Click aquí para más información o solicitar cita.
Referencias bibliográficas
Manual y atlas de las enfermedades de la vulva. Aurora Guerra Tapia. Editorial Glosa, Barcelona.
Meeuwis KA et al. Genital psoriasis: A systematic literature review on this hidden skin disease.Acta Dermato-Venereologica.
Ryan C et al.Genital psoriasis is associated with significant impairment in quality of life and sexual function.Journal of the American Academy of Dermatology.
Beck KM et al.Genital psoriasis: current concepts and review of treatment.Dermatologic Therapy.
Barrea L et al.Nutrition and psoriasis: is there any association between the severity of the disease and adherence to the Mediterranean diet?Journal of Translational Medicine.
Ford AR et al.Diet and psoriasis: Part 1. Impact of weight loss interventions.Journal of the American Academy of Dermatology.
Ford AR et al.Diet and psoriasis: Part 2. Celiac disease, gluten-free diet, and role of nutrients. Journal of the American Academy of Dermatology.
Kumaran B, Watson T.Thermal effects of capacitive and resistive electric transfer therapy (TECAR). International Journal of Therapy and Rehabilitation.
Verrilli D et al.Radiofrequency therapy in musculoskeletal conditions: a narrative review. Journal of Biological Regulators and Homeostatic Agents.
Costantino C et al.Effects of capacitive-resistive electric transfer therapy on soft tissue injuries and pain: a systematic review.Journal of Physical Therapy Science.
Nohales FJ.Dolor ginecológico-sexual: dispareunia y vulvodinia.
Martín-Corrales C, Torres-Lacomba M. Eficacia de la fisioterapia en el dolor pélvico crónico.
Aviso legal
La información proporcionada en esta guía tiene fines educativos y no sustituye el asesoramiento médico profesional. Si necesita asesoramiento, diagnóstico o tratamiento, consulte a un profesional médico o proveedor de atención médica.






